睡眠時無呼吸症候群(SAS: Sleep Apnea Syndrome)と習慣性いびき症
* 睡眠呼吸障害の根本的な治療を行うのは睡眠呼吸クリニックです。
主たる治療法の一つが、CPAP(シーパップ:経鼻的持続陽圧呼吸療法)です。
そして、もう一つの治療法がスリープスプリント(口腔内装置)ですが、
これは根本的な治療法では ありません。
矯正歯科や、その他の歯科は、睡眠呼吸障害の第一選択の医療機関ではありません。
(注:睡眠呼吸クリニックからスリープスプリント作製を紹介された保険適応の患者さんは、
装置作成後に継続して病態の再評価に受診していただく必要がありますが、
患者さんならびに睡眠呼吸クリニックともに、この点が理解されず、
十分な連携が確立されないために、現在、当院では治療をお引き受けしておりません。)
現在は、自費での、「いびき症」に対するスリープスプリントの作製のみを行っています。
日本人の約 2割がいびきをかいていると云われています。この傾向は年齢とともに高くなり、
中高年の男性では 6割、女性ではその 4割がいびきをかいているそうです。
そして、このうちの約10%の200万人が寝ている間に何十回も 呼吸が止まってしまう
睡眠時無呼吸症候群(SAS:Sleep Apnea Syndrome)だと云われています。
睡眠時無呼吸症候群が注目されるようになったのは、JR西日本の新幹線運転士の居眠り事故でした。
これは、2003年 2月26日、山陽新幹線岡山駅で、広島発東京行き”ひかり 126号”
(乗客約 800人、16両編成)が、本来の停止位置よりも約90メートル手前に、
後部車両がホームからはみ出して、停車したものです。
運転士は 8分間も居眠りをしていて、自動的に停車した後に同乗していた車掌に起こされるまで
記憶が無かったと云います。
検査の結果、この運転士は重症の睡眠時無呼吸症候群と診断されました。
睡眠時無呼吸症候群では、十分な睡眠をとることが出来ないため、
様々な不快症状や居眠り運転による交通事故の発生、あるいは高血圧や狭心症、
心筋梗塞などの合併症を引き起こすなど、
明らかに生活の質(QOL)を低下させ、学習や労働などの日常生活へ悪影響を与えています。
さらに、このような睡眠時無呼吸症候群に特有の著しい日中傾眠は、
交通事故以外の災害事故などを引き起こす原因と考えられるために大きな社会的問題となっています。
しかし、実際の治療者は約 3万人ほどで本人には自覚が無く、
症状が有っても「いびきだから」と深刻に考えず治療を受けない人が多いのです。
つまり、残りの少なくとも百数十万人もの患者さんが治療を受けずに毎晩いびきをかき、
呼吸が止まり、日中の眠気を我慢するという睡眠時無呼吸症候群の症状に悩んでいるのです。
睡眠時無呼吸症候群の患者さんに共通するのは、いびきですが、
一口にいびきと云っても様々なタイプがあります。
一般的に、寝入りばなにかくいびきや、お酒を飲んだ時や疲れた時だけにかく、いわゆる習慣性の
いびきはあまり気にする必要はありません。
これらのいびきは、比較的音が静かなのが特徴です。
しかし、上を向いて寝ると大きくなるいびきや音に強弱のあるいびき、朝までずっと続くいびき、
さらに最近になって急にいびきが大きくなって音も変わってきたと云う場合は
気をつけたほうがよいでしょう。
習慣性いぴきは睡眠時無呼吸症侯群の予備軍であり、
放置すると悪化し無呼吸症侯群になる場合が殆んどです。
そのため、習慣的にいびきをかいている人は一日も早く治療を始められることをお勧めします。
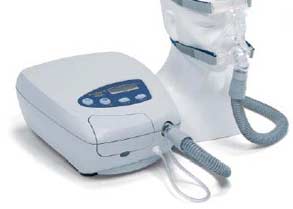
主な治療法の一つにCPAP(シーパップ)とよばれる睡眠時に簡単な鼻マスクを装着し、
小型装置から一定圧力をかけた空気を、のど(気道)に送り込む療法があります。
これにより、塞がった気道を拡げ、空気が肺にスムーズに流れ、楽に呼吸が出来るようになります。
睡眠中のみに使用するもので、自宅で継続的に行うことが出来ます。
CPAPは1998年から健康保険が適用されており、治療を始めた当日から
健常者と同様の睡眠がとれる(睡眠の質の改善)など大きな治療効果を発揮します。
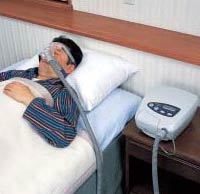 
CPAP(シーパップ)(Continuous Positive Airway Pressure、経鼻的持続陽圧呼吸)療法
代表的なもう一つの治療法がスリープスプリント(口腔内装置)です。
閉塞型睡眠時無呼吸症候群(OSAS: Obstructive Sleep Apnea Syndrome)のうち、
(1)習慣性いびき症、
(2)PSG (終夜睡眠ポリグラフィー)検査で無呼吸指数 (Apnea Index = AI)あるいは無呼吸低呼吸指数
(Apnea Hypopnea Index =AHI)が20以下の軽度から中等度の症状や
(3)中等度から重度でも何らかの原因でCPAP治療が出来ない症例、耳鼻科的治療が不適応な症例
などの場合には、
睡眠時に口の中に装置を装着して、下顎を前方に位置づける(あるいは、後方に落ち込まないようにする)
ことで、閉塞した気道を拡げて、空気の通りを良くする治療法が選択されます。
この装置の適応症は、
(ⅰ)慢性的な鼻閉がなく(ある時は、耳鼻咽喉科で事前に治療をしておく)、鼻呼吸が出来ること、
(ⅱ)下顎の成長が終了していること(18歳以上)、
(ⅲ)骨植の良い(すなわち、高度の歯周疾患を有していない)残存歯が20本以上あること、
(ⅳ)顎関節に異常がない、
(ⅴ)severeな小下顎症ではない、
(ⅵ)精神的に安定していること(神経質であったり、寝つきが悪いと云うことがない)
などが挙げられます。
装置の種類は、大きく分けて、下顎を前方に移動させる(あるいは、後方に落ち込まないようにする)ものと、
舌を前方に位置づけるものとがあります。
当院では下顎が後方に落ち込まないようにするものを作製しています。
スリープスプリント(口腔内装置)はCPAP治療と同様に、根本的な治療法ではありませんが、
就寝時に口の中に装置を装着するだけなので、手術と較べると負担が少ないことが特徴です。
さらに、コンパクトなので携帯が容易なことも大きなメリットです。
当院では、呼吸睡眠クリニックの専門医と連携して、閉塞型睡眠時無呼吸症候群ならびに
いびき症の治療に用いる スリープスプリント(口腔内装置)を作製しています。
2004年より、スリープスプリント(口腔内装置)が健康保険適応になりました。
但し、すべての方に健康保険が適応になると云う訳ではなく、下記の3項目を満たしていることが
健康保険適応の条件です。
(1)睡眠検査(終夜睡眠ポリグラフ検査)を行うことが必要です。
終夜睡眠ポリグラフ検査は、当院(も含め歯科医院)では出来ません。
睡眠呼吸クリニックなどの適切な医療機関で検査をしていただきます。
(2)検査の結果、「睡眠時無呼吸症候群」と診断されることが必要です。
「いびき症」と診断された場合は、健康保険適応外ですので自費治療になります。
(3)歯科医師のみの判断では認められません。
医師の治療依頼(紹介状)と検査結果を持参してご来院ください。
健康保険適応外の患者さん(保険診療を希望されない場合や、「睡眠時無呼吸症候群」とは
診断されなかった「軽い低呼吸症」や「いびき症」などの場合) はすべて自費になります。
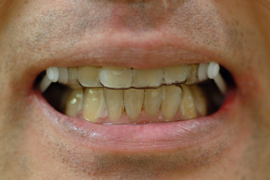
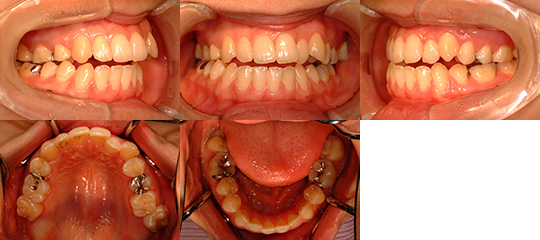
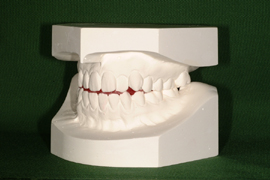
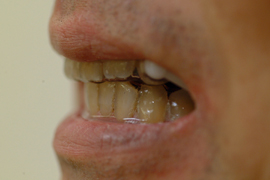
スリープスプリント(口腔内装置) 口腔内装着時
側面観 正面観 側面観(開口)
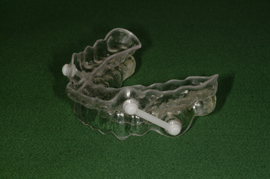  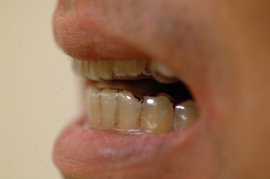
*スリープスプリント(口腔内装置)の基本的な構造は、上顎と下顎それぞれの2つのプレートです。
写真のように、コネクター(白い部分)で繋いでいるものもあれば、レジン(プラスティックのようなもの)で
直接くっつけるものもあります。いずれにしても、下顎が後方に落ち込まないようにすることが大切です。
さらに顎矯正手術も治療法の選択肢の一つです。
かつてはGAHMS(Genioglossus Insertion)やMortised genioplastyという術式によって、
舌筋群を前方に引き出すことが行われていました。
その後、下顎骨のみが小さくて後方にある場合には下顎骨前方移動術が、
上顎も後退しているような場合には上下顎前方移動術が行われています。
これらの手術術式は顎変形症の治療として確立しており、
当院は、この顎変形症に関する多くの治療実績と研究業績を有しています。
また近年では、呼吸障害を伴うsevereな顎顔面の変形を有するような疾患に対して顎骨延長術が
選択肢の一つに考えられるようになりつつあります。
スリープスプリント(口腔内装置)を含む睡眠時無呼吸症侯群(SAS)についての
より詳細な説明は下記を御覧下さい。
はじめに
<睡眠時無呼吸症候群と道路交通法>
1.睡眠時無呼吸症候群とは
2.睡眠時無呼吸症候群の分類
3.睡眠時無呼吸症候群の特徴としてのいびき
4.睡眠時無呼吸症候群の症状
5.睡眠時無呼吸症候群と合併症
6.睡眠時無呼吸症候群の検査
【眠気指数(ESS: Epworth sleepiness scale )テスト】
7.睡眠時無呼吸症候群の診断
8.睡眠時無呼吸症候群の治療
ⅰ)CPAP(シーパップ)(経鼻的持続陽圧呼吸療法)療法
ⅱ)スリープスプリント(口腔内装置)
ⅲ)顎矯正手術
ⅳ)耳鼻咽喉科的治療と手術
ⅴ)減量
ⅵ)生活習慣の改善指導
ⅶ)傾斜マクラ
【睡眠時無呼吸症候群(SAS:Sleep Apnea Syndrome) 】
はじめに
睡眠時無呼吸症候群(SAS:Sleep Apnea Syndrome)が注目されるようになったのは、
JR西日本の新幹線運転士の居眠り事故でした。
これは、2003年 2月26日、山陽新幹線岡山駅で、広島発東京行きひかり 126号
(乗客約 800人、16両編成)が、本来の停止位置よりも約90メートル手前に、
後部車両がホームからはみ出して停車したものです。
運転士は 8分間も居眠りをしていて、自動列車制御装置(ATC)が作動したおかげで、
自動的に停車した後に同乗していた車掌に起こされるまで記憶が無かったと云います。
検査の結果、この運転士は重症の睡眠時無呼吸症候群と診断されました。
現在、わが国の睡眠時無呼吸症候群の潜在患者数は、約200万人と云われています。
しかし、実際の治療者は約 3万人ほどで、本人には自覚が無く、
症状が有っても「いびきだから」と深刻に考えず治療を受けない人が多いのです。
欧米では、中高年の男性の 4%、女性の 2%に睡眠時無呼吸症候群が認められた
という報告があります。
日本では、中高年の男性の 3.3%、女性の 0.5%弱に睡眠時無呼吸症候群の症状が
見られたという報告があります。
このように、ホルモンの関係で中年の男性に多く見られる病気なのです。
日本の全人口の 2%、200万人に睡眠時無呼吸症候群の疑いがあると云われていますが、
近年の日本の食生活の変化から肥満が増加する傾向にあることから、
さらに睡眠時無呼吸症候群の患者数は増加すると考えられています。
さらに、肥満体型の成人に多いと思われてきた睡眠時無呼吸症候群ですが、
小児肥満の増加に伴い、子供にも無縁な病気と云えなくなっています。
発症率は成人男性 4%に対して、子供でも約 2%あり、就学前から表れ易いと云われています。
子供では学習意欲の低下や知能などへの影響も現れると云うことです。
子供は、扁桃腺やアデノイドの肥大を除去する外科手術で大幅に改善することが多いものの、
根本的な治療には減量などの指導が併せて必要になります。
ただ、子供が無呼吸・低呼吸を自覚するのは難しいので、
家族が気づいてあげることが大切であること、短時間であっても発達や成長に大きな影響を
及ぼすので、決して軽視せず、専門家の診断と治療を受けることが大切であるとされています。
睡眠時無呼吸症候群では、十分な睡眠をとることが出来ないために様々な不快症状や
居眠り運転による交通事故の発生、あるいは高血圧や狭心症、心筋梗塞などの合併症を
引き起こすなど、明らかに生活の質(QOL)を低下させ、学習や労働などの日常生活へ
悪影響を与えています。
さらに、睡眠時無呼吸症候群に特有の著しい日中傾眠は、
交通事故以外の災害事故などを引き起こす原因と考えられるために
大きな社会的問題となっています。
<睡眠時無呼吸症候群と交通事故>
米国バージニア州の調査結果(1988年)によると、睡眠時無呼吸症候群患者の交通事故発生率は、
健常者の約 7倍だったことが報告されています。
また、睡眠時無呼吸症候群の重症度が増すにつれて、事故率が高くなっていることも
明らかになっています。
米国の運転シミュレーターを用いた研究では、睡眠時無呼吸症候群のハンドル操作ミスの回数は
健常人よりも多く、飲酒者よりも多いとしています。
<睡眠時無呼吸症候群と海難事故>
1989年のエクソンバリデス号の座礁&原油流出事故は米国最大の海洋汚染となりましたが、
乗員の睡眠不足が原因でした。
1995年の客船“スタープリンセス号”の座礁も航海士が睡眠時無呼吸症候群(SAS)であった
ための居眠りが原因と認定されました。
我国でも、2005年 7月の山口県山陽小野田市沖の周防灘で貨物船と液化ガス船が衝突した事故では、
当直勤務していた一等航海士が睡眠時無呼吸症候群(SAS)であったための居眠りが原因と
海難審判で認定されました。
<睡眠時無呼吸症候群と産業事故>
1979年のスリーマイル島原子力発電所事故では炉心融解には至らなかったものの、
作業員の睡眠不足による人的ミスが指摘されています。
1983年のチェルノブイリ原発事故や 1986年の米スペースシャトル“チャレンジャー号”爆発事故も
作業員の睡眠不足が原因とされています。
<睡眠時無呼吸症候群と道路交通法>
わが国の改正道路交通法(2002年 6月施行)では、“重度の眠気の症状を呈する睡眠障害”の人は、
免許の拒否、保留、取り消しまたは停止の対象となりました。
さらに、国土交通省は、2003年 2月の山陽新幹線居眠り運転を受けて、
緊急対策として翌 3月に睡眠時無呼吸症候群の主な症状や診断&治療方法などを紹介する
マニュアル“『睡眠時無呼吸症候群』に注意しましょう!”を作成し、
業界団体などを通じて、運送会社や運転手に配布しました。
このマニュアルでは、睡眠時無呼吸症候群は適切な治療をすれば乗務に支障がないことを
強調しながらも、眠気指数テスト(ESS)の質問表を添付して、
いびき、呼吸停止、日中の眠気、集中力低下など主な11症状の状況と合わせて運転手に
自己診断を求め、睡眠時無呼吸症候群が疑われる場合は、直ちに医師の精密診断を受けるよう
指導しています。
しかし、医療現場からは、
(1)ESSのような自己診断では、職業運転手は仕事上の差別を恐れて正直に申告しにくい、
(2)病的な眠気を疲労と誤解しているケースがある、
(3)慢性的な睡眠不足では眠気を自覚出来なくなっている…など、
ESSの有効性に疑問の声が上がっていました。
と云うのも、医師の指導による簡易検査では「ESSの疑いが濃い」とされたトラック運転手の86%が、
ESSでは「疑いが薄い」との結果が出ていたためです。
簡易検査で「疑いが濃い」とされた人の大半は、最終的に睡眠時無呼吸症候群と診断されていました。
そこで、国土交通省は 睡眠時無呼吸症候群に関連して、
眠気指数テスト(ESS)を推奨している運送関係者向け対策マニュアルを改訂する方針を固めました。
これは主にESSだけに頼る従来の手法を改めて、検査精度を上げることが狙いです。
指先に機器を装着して血中酸素濃度の増減などを記録する簡易検査の活用などが検討されてます。
専門家からの意見聴取にも着手し、今年度中にも具体化させる方針です。
しかし、睡眠時無呼吸症候群と診断されてもCPAP療法などの適切な治療を行えば、
十分な睡眠がとれるようになり、運転中の居眠りも解消されて、健常人と何ら変わらなくなります。
安全運転のためにも睡眠時無呼吸症候群に対する正しい知識を持って、
自分が睡眠時無呼吸症候群ではないかと疑った場合には、
ただちに自己申告をして治療を受けるように努めましょう。
1.睡眠時無呼吸症候群とは
睡眠時無呼吸症候群とは、睡眠中に無意識のうちに何度も無呼吸を繰り返し、
その結果、日中傾眠などの種々の症状を呈する病気です。
医学的には、「10秒以上の無呼吸が、一晩( 7時間以上の睡眠中)に30回以上生じる病態、
その幾つかはノンレム睡眠(non-REM睡眠)期にも出現するもの、または、AI≧ 5(回/時間)
(Guilleminaultらによる)」と定義されています。
*睡眠、ノンレム睡眠(non-REM睡眠)期
人は眠りが浅い時には、大脳の活動が起きている時の状態に近く、“夢”を見ます。
この、眠りが浅く(夢を見ている)時(など)の睡眠を、“レム睡眠(REM睡眠 )”と呼びます。
脳波的には浅睡眠に近く、大脳活動は覚醒に近いとされています。
急速な眼球運動(rapid eye movement: REM)の出現、筋緊張の低下(上気道閉塞を起こし易い)、
反射活動の低下、呼吸循環などの生理機能の動揺を特徴とした特殊な睡眠です。
逆に、夢を見ないほど深い眠りについている時間を“ノンレム睡眠(non-REM睡眠)”と呼びます。
最も浅いまどろみ状態のstage1 からぐっすり熟睡したstage4 に区分され、
stage1+2 を浅睡眠、stage3+4 を深睡眠、或いは徐波睡眠と呼びます。
“レム以外の睡眠“と云う意味で、いわゆる安らかな眠りです。
人間の睡眠は大きく分けると、このレム睡眠(REM睡眠)とノンレム睡眠(non-REM睡眠)に
分類されます。
健康な人は、夜眠っている時にレム睡眠(REM睡眠)とノンレム睡眠(non-REM睡眠)を
一晩に約90分周期で繰り返します。
*無呼吸(Apnea)10秒以上の気流の停止
*無呼吸指数 (Apnea Index = AI) 睡眠 1時間あたりの無呼吸の回数
*無呼吸低呼吸指数 (Apnea Hypopnea Index =AHI) 睡眠 1時間あたりの無呼吸と低呼吸を
合わせた回数
無呼吸は、眠りが深い時間、すなわちノンレム睡眠の時間によく起こります。
ノンレム睡眠時に無呼吸を引き起こすことにより、睡眠状態はレム睡眠へと変わります。
無呼吸になる回数が多いと、深い眠りをとることが出来ず、いくら睡眠時間を多くとっていても、
脳はきちんと休むことが出来ません。そのために日中に眠気を引き起こします。
2.睡眠時無呼吸症候群の分類
睡眠時無呼吸症候群は、原因によって次の3タイプに分類されます。
ⅰ.閉塞型(OSAS: Obstructive sleep apnea syndrome)
睡眠時無呼吸症候群の大部分を占めており、睡眠中に上気道が塞がって呼吸が出来なくなります。
健康な人でも、睡眠中は筋肉が弛むために、仰向けに寝ると舌が後下方へ垂れて
気道がやや狭くなるものの、それによって気道が塞がって呼吸が止まることはありません。
しかし、閉塞型の人では舌や軟口蓋(上あごの奥の部分)が、のどを圧迫するために
呼吸が出来なくなります。
閉塞型の特徴は、「ガァーッ」と大きないびきをかいているかと思うと、
突然呼吸が止まってしまいます。
その状態がしばらく続いた後、苦しさに耐えられずに再び呼吸を始め、
また「ガァーッ」と大きないびきをかきます。
これが睡眠中に何度も繰り返されます。
ⅱ.中枢型(CSAS: Central sleep apnea syndrome)
呼吸を司る脳の中枢部分の働きに異常が起きていることが原因で、睡眠時無呼吸となります。
閉塞型に比べて、いびきは少なく、夜中によく目が覚めてしまうと不眠を訴えるケースが見られます。
ⅲ.混合型(MSAS: Mixed sleep apnea syndrome)
閉塞型と中枢型の両方が無呼吸の間に混在しているものです。
以後、最も多い閉塞型睡眠時無呼吸症候群(OSAS: Obstructive Sleep Apnea Syndrome)に
ついて説明します。
3.睡眠時無呼吸症候群の特徴としてのいびき
睡眠時無呼吸症候群の判断材料として、いびきが挙げられます。
日本人の約 2割がいびきをかいていると云われています。
この傾向は年齢とともに高くなり、中高年の男性では 6割、女性ではその 4割が
いびきをかいているそうです。
睡眠時無呼吸症候群の疑いで医療機関を訪れる場合、その殆どは(ベッド)パートナーが
夫の大きないびきを心配して受診を勧めたケースです。
ですから、患者さんの人数は男性のほうが圧倒的に多いのです。
睡眠時無呼吸症候群の人に共通して見られるのは、
「大きなお腹」、「小さなあご」、「短い首」の3点です。
さらに、口の中の特徴としては「舌の位置が高く、後方にある」ことが挙げられます。
鏡に向かって、口を普通に開けて見て「のどの奥が見えない人」は、睡眠時無呼吸症候群の
可能性があります。 いびきをかく人には、肥満が多いと云うイメージがあります。
事実、睡眠時無呼吸症候群は30~60歳の肥満の男性に多く見られます。
理由は、肥満の人はお腹だけでなく、首やのどの周辺にも脂肪がついているため、
上気道が狭められて呼吸がしにくくなることによります。
日本人の睡眠時無呼吸症候群の患者さんでは、欧米人ほど太っていない場合が多い
のも特徴です。
日本人の睡眠時無呼吸症候群患者さん4800例のうちの 3割は、
肥満度(体格指数:BMI )25以下(非肥満)であるという報告があります。
それでも、日本人には、欧米人などと比較して睡眠時無呼吸症候群になり易い特徴があります。
それは、日本人をはじめ東洋人の顔が、元々、短顔で顔が平らであり、
その上に顎骨が小さいため、のどが咽頭に近いことにあります。
さらに一般的に扁桃腺の大きい人も多く、生まれつき気道が狭くなっています。
このように日本人は、顔の骨格構造の点からも睡眠時無呼吸症候群になり易く、
さらに重症の患者さんが多いのです。
また、睡眠時無呼吸症候群にかかる人は家族歴(遺伝的傾向)も
非常に重要です。この病気は顔の骨格が深く関係しているので、
親が大きないびきをかいている場合、顔が似ている子どもは、
遺伝的に睡眠時無呼吸症候群 になる可能性が高いと云えます。
このように、われわれ日本人にとって睡眠時無呼吸症候群は、
太った中高年だけに起きる病気だと簡単に片づけてはいけない病気なのです。
ところが、実際に睡眠時無呼吸症候群の患者さんとして治療を受けている人は、
僅か 3万人程度しかいません。
なんと残りの少なくとも百数十万人もの患者さんが治療を受けずに毎晩いびきをかいて、
呼吸が止まり、日中の眠気を我慢すると云う睡眠時無呼吸症候群の症状に悩んでいるのです。
これは、非常に重大で深刻な問題です。
2003年 2月に製薬会社エーザイが行った、全国の20~30代の既婚女性 158人への調査によると、
9割の人が「夫がいびきをかく」と回答しています。
一方、「夫のいびきを静かにさせたいと思うか」と云う質問には、
妻の 8割が何とかしたいと考えていると云う結果が出ています。
この調査を見ても、いびきをかいている本人は自覚がなく、むしろ、妻をはじめ
家族の心配、家族の発見が多いのが睡眠時無呼吸症候群だと云うことがよくわかります。
睡眠時無呼吸症候群の患者さんに共通するのは、いびきですが、一口にいびきと云っても
様々なタイプがあります。
一般的に、寝入りばなにかくいびきや、お酒を飲んだ時や疲れた時だけにかく、
いわゆる習慣性のいびきはあまり気にする必要はありません。
これらのいびきは比較的音が静かであると云うのが特徴です。
しかし、上を向いて寝ると大きくなるいびきや音に強弱のあるいびき、朝までずっと続くいびき、
さらに最近になって急にいびきが大きくなって音も変わってきたと云う場合は、
気をつけたほうがよいでしょう。
4.睡眠時無呼吸症候群の症状
睡眠時無呼吸症候群の疑うべき要因としては、下記のような症状が挙げられます。
・睡眠中、呼吸が止まる・大きないびきをかく
・肥満・口やのどが渇いて口臭がある
・熟睡感がない、だるさを感じる
・日中、強い眠気を感じる
・疲労感や集中力が低下する
・朝、頭痛がする
・勃起機能不全
・不眠症など
また、睡眠時無呼吸症候群と診断される症状としては、
上記のほかに「寝ている間、頻繁に目がさめる」、「夜、頻繁にトイレに立つ」「寝汗をかくことが多い」
「苛立ち、抑うつ気分、意欲低下、焦燥感などの性格の変化や行動異常」といった症状が挙げられます。
このなかでも夜間頻尿は、特に多く見られる症状です。無呼吸のあとで再び呼吸が始まる時に、
「ガァーッ」と大きないびきをかくことで、腹圧が上がって尿意を催したり、
同時に、尿を出さないようにしている抗利尿ホルモンの分泌が低下するために、
頻尿の症状が現れるのです。
しかしもっと恐ろしいのは、本人が自覚しないで進行する合併症です。
5.睡眠時無呼吸症候群と合併症
睡眠時無呼吸症候群の人が、治療を受けずにそのまま放置しておくと命に係る様々な合併症
(高血圧、狭心症、心筋梗塞、脳梗塞など)を引き起こします。
また、高脂血症や動脈硬化、不整脈のおそれもあり、新たな生活習慣病として問題視されています。
こうした致死性の病気の発症率は、健康な人に比べて、高血圧が 3倍、心疾患狭心症や心筋梗塞に
罹患する可能性が 1.2~ 6.9倍となって、脳卒中脳血管障害のリスクを高めると言われ、
10.8倍も危険性が増すと言われています。
これは、閉塞性睡眠時無呼吸症候群が発症すると、
(1)無呼吸状態で脈拍が不安定になる
→脳への血液の流れが変動する→脳への血液の流れが周期的に減少することや、
(2)高血圧を高確率で合併する→周期的に血圧が変動する
→脳への酸素供給が減少することによって、
脳卒中を引き起こすようになると考えられています。
アメリカの調査結果によると、「 1時間に20回以上無呼吸がある人」は明らかに予後が悪く、
放置しておくと 8年後の生存率は約63%と云う驚くべき結果が発表されています。
生活習慣病のうち、高血圧、糖尿病、高脂血症に、肥満を含めた4項目は「死の四重奏」と呼ばれます。
仮に一つが軽い症状だったとしても、この4つが重なると動脈硬化が急速に進行し、狭心症や心筋梗塞、
また脳出血や脳梗塞など、死に直結しかねない病気を起こす危険度が飛躍的に高くなります。
そうしたことから「死の四重奏」と呼ばれるのですが、睡眠時無呼吸症候群の人は生活習慣病が複合化し、
かつ重症化するなど危険因子を多く持っていると云えます。
言い換えると、睡眠時無呼吸症候群を治すことは生活習慣病対策の有効な手段なのです。
トラックドライバーに多い缶コーヒー肥満睡眠時無呼吸症候群で入院している肥満患者を
調べたところ、カフェインを含む缶コーヒーやコーラ、ドリンク剤を一日に10~15本も飲んでいる人が
多数含まれていました。
運転中の眠気を追い払うために飲む飲料の糖分が蓄積され、この過剰摂取が肥満に繋がっていたのです。
糖尿病重症の睡眠時無呼吸の人は、肥満であってもそうでなくても糖尿病を合併する可能性があります。
6.睡眠時無呼吸症候群の検査
睡眠時無呼吸症候群の疑いがある人が病院を訪れた場合の検査と診断の手順を具体的に説明します。
ⅰ)問 診(病院や企業の診療所などの医療機関で受診)
睡眠時無呼吸症候群の4大症状である「いびきの度合・大きさ、無呼吸の有無、肥満傾向、
日中の眠気」について問診を行います。
本人が自分の症状に気づいていない場合が多いので、家族(ベッドパートナーが望ましい)に
同席してもらうことが大切になります。
さらに血圧を測ることもあります。
(これは合併症の項でふれたように、高血圧が最も起こり易い合併症のためです)。
ⅱ)スクリーニング(精密検査が必要か否かを判断します)
問診に続いて、「眠気指数(ESS)テスト」などにより、「スクリーニング」(ふるい分け)検査を行います。
この眠気指数テストは、評価が主観的になりがちなこと、また日中の居眠り状況から探るために
必ずしも正確とは云えません。そこで特定の検査機器などを使用して調べます。
昼間の眠気の自覚的評価には、下記の眠気指数(ESS: Epworth sleepiness scale )テストが
広く用いられています。
【眠気指数(ESS: Epworth sleepiness scale )テスト】
眠気の程度についてお答えください。最近の日常生活のことを思い出してご記入ください。
質問の中に最近経験されていないこともあるかもしれませんが、
もし、その状況があったとしたらどうなるかを考えてご記入ください。
問1から問8の項目について、下記の「4段階評価(0~3点)」から当てはまるものを選んでください。
問1. 座って本を読んでいるとき、居眠りをする。
0:決して無い 1:まれに 2:ときどき 3:いつも
問2. テレビを見ているとき、居眠りをする。
0:決して無い 1:まれに 2:ときどき 3:いつも
問3. 公共の場所で座っているとき、居眠りをする。(会議に出席したり、映画館にいるときなど…)
0:決して無い 1:まれに 2:ときどき 3:いつも
問4. 用事なく午後横になっているとき、居眠りをする。
0:決して無い 1:まれに 2:ときどき 3:いつも
問5. 座って会話しているとき、居眠りをする。
0:決して無い 1:まれに 2:ときどき 3:いつも
問6. 休息をとらずに、1時間同乗しているとき、居眠りをする。
0:決して無い 1:まれに 2:ときどき 3:いつも
問7. 昼食後(飲酒なし)、静かに座っているとき、居眠りをする。
0:決して無い 1:まれに 2:ときどき 3:いつも
問8. 自分で運転中、交通渋滞で数分止まっているとき、居眠りをする。
0:決して無い 1:まれに 2:ときどき 3:いつも
診断結果
合計10点以上の人: 要注意、病的な眠気があると考えられます。
原因の一つとして睡眠時無呼吸症候群の可能性があります。
15点以上の人は重症の疑いがあります。
合計9点以下の人: まず心配ありません。
しかし、家族から睡眠中の呼吸停止や大きないびきを指摘されたり、
日中強い眠気を感じる人は睡眠時無呼吸症候群の可能性があります。
ⅲ)簡易式検査
自宅で検査可能な機器を使って、睡眠している間(一晩)の無呼吸の回数や動脈血の酸素量などを
測定します。それにより、精密検査が必要かを判断します。
簡易式ポリグラフ(PSG)や、パルスオキシメータ(指先にセンサーをつけて、
睡眠中の動脈血の酸素レベルを測定する機器)などで検査を行います。
これらの検査機器は小型で軽量なため、自宅に持ち帰って検査を行うことが出来ます。
携帯型睡眠検査装置(簡易式ポリグラフ(PSG))の本体は、折りたたみの携帯電話ほどの大きさで、
血液中の酸素濃度・鼻呼吸の有無・いびき・脈拍数・体位などを同時に測定が出来るものです。
腹部に巻いたベルトで固定し、コードで繋がった鼻センサーと指センサーをテープで留めるだけで
着脱はとても簡単です。
本体にスイッチを入れて就寝し、夜中のトイレも器械をつけたままで可能です。
自己負担も入院検査の 1/10程度で済みます。
パルスオキシメータ 携帯用睡眠時無呼吸検査装置 パルスリープ LS-100

簡易式ポリグラフ(PSG)
ⅳ)確定診断(精密検査が必要と判断された場合)
精密検査が必要と判断された場合は、さらに病院で一晩かけて本格的な終夜睡眠ポリグラフ検査
(PSG: Polysomnography)を行います。
睡眠ポリグラフ検査は、睡眠時無呼吸症候群の確定診断に不可欠なもので、
睡眠状態を正確に把握することが出来ます。
検査項目は、呼吸状態を調べるものと、睡眠状態を調べるものに大別されます。
検査は、体にいろいろなセンサーをつけて脳波や筋電図や眼球の動きなどを測定することで、
睡眠の深さ(睡眠段階)、睡眠の分断化や覚醒反応の有無、睡眠構築、睡眠効率などを
呼吸状態の詳細と併せて、定量的に算出します。
検査後は、閉塞型か中枢型か、さらには重症度などについて解析されます。
PSG検査によって、睡眠障害の有無と睡眠時無呼吸症候群であるかどうかの確定診断と
重症度を判定します。
睡眠ポリグラフ検査は、基本的に1泊の入院検査です。
睡眠時無呼吸症候群の検査・治療は、医師、検査技師、呼吸療法士、看護師などの
医療スタッフによるチーム医療で進められるため、
きちんとケアする態勢が整っている医療機関を選ぶことが大切です。
7.睡眠時無呼吸症候群の診断
睡眠時無呼吸症候群の重症度は、「無呼吸低呼吸指数(AHI)」と云う方法で調べます。
具体的には、睡眠時の 1時間あたりの「無呼吸(睡眠中に10秒以上呼吸が停止すること)」と
「低呼吸(10秒以上呼吸が50%以下に低下すること)」の平均回数を調べ、
下記のように判定します。
軽 度……無呼吸低呼吸指数: 5~15回/時間
中等度……無呼吸低呼吸指数:15~30回/時間
重 度……無呼吸低呼吸指数:30回以上/時間
積極的な治療が必要になるのは、「無呼吸低呼吸指数」が20回以上の場合ですが、
「無呼吸低呼吸指数」が30回以上の重症者も決して珍しくはありません。
ただし睡眠時無呼吸症候群の場合は、他の疾患とは異なり、
重症とはいっても「治療によって確実に良くなる」ことが多いので、
あまり気にすることなく治療を受けることが大切です。
8.睡眠時無呼吸症候群の治療
診断の結果、治療が必要と判断された場合は、症状に応じて様々な治療を行います。
現在では、CPAP(シーパップ)(Continuous Positive Airway Pressure、経鼻的持続陽圧呼吸)療法に
よる治療が最も効果的です。
ⅰ)CPAP(シーパップ)(Continuous Positive Airway Pressure、経鼻的持続陽圧呼吸療法)
CPAPとは、睡眠時に簡単な鼻マスクを装着して、小型装置から一定圧力をかけた空気を、
のど(気道)に送り込む療法です。
それにより、塞がった気道を拡げ、空気が肺にスムーズに流れ、楽に呼吸が出来るようになります。
睡眠中のみに使用し患者さん毎に必要な圧力を定めて治療を行います。
CPAP治療は、自宅で継続的に行うことが出来、月に1度診察のために通院するだけで十分です。
CPAPは1998年から健康保険が適用され、病院で支払う自己負担額は、月々5,000円程度で済みます。
治療を始めた当日から健常者と同様の睡眠がとれる(睡眠の質の改善)など、
多大な治療効果を発揮します。
<CPAPの健康保険適用基準>
終夜睡眠ポリグラフィー検査(PSG: Polysomnography)が必要で、
①無呼吸低呼吸指数 (Apnea Hypopnea Index =AHI)が20以上、
②日中の傾眠、起床時の頭痛などの自覚症状が強く、日常生活に支障を来たしている症例、
③終夜睡眠ポリグラフィー検査で頻回の睡眠時無呼吸が原因で、
睡眠の分断化、深睡眠が著しく減少、または欠如し、
持続陽圧呼吸療法により睡眠ポリグラフィー上、睡眠の分断が消失、深睡眠が出現し、
睡眠段階が正常化する症例、
のすべての基準に該当する患者さんが対象となります。
脳波検査を実施しない携帯用装置を使用した場合は、無呼吸低呼吸指数が40以上で、
有症状②で適応となります。
<CPAP治療による事故防止効果>
米国バージニア州の研究結果によると、運転シミュレーターを用いた研究では、
睡眠時無呼吸症候群の人の衝突回数は、CPAP治療を行うことで半減し、
健常人並みになると報告しています。
また、運転記録の調査では、CPAP治療の開始前 3年間と、開始後 3年間を比較した結果、
事故件数は下記数値のように約 1/3に縮小しています。
しかも、同時期に比較した健常人と同程度であったとしています。
 
CPAP(シーパップ)(Continuous Positive Airway Pressure、経鼻的持続陽圧呼吸)療法
ⅱ)スリープスプリント(口腔内装置)
閉塞型睡眠時無呼吸症候群(OSAS: Obstructive Sleep Apnea Syndrome)のうち、
(1)習慣性いびき症、
(2)PSG (終夜睡眠ポリグラフィー)検査で無呼吸指数 (Apnea Index = AI)あるいは無呼吸低呼吸指数
(Apnea Hypopnea Index =AHI)が20以下の軽度から中等度の症状や、
(3)中等度から重度でも何らかの原因でCPAP治療が出来ない症例や、耳鼻科的治療が不適応な症例
などの場合には、
睡眠時に口の中に装置を装着して、下顎を前方に位置づける(あるいは、後方に落ち込まない
ようにする)ことで、閉塞した気道を拡げて、空気の通りを良くする治療法が選択されます。
この装置の適応症は、
(ⅰ)慢性的な鼻閉がなく(ある時は、耳鼻咽喉科で事前に治療をしておく)、鼻呼吸が出来ること、
(ⅱ)下顎の成長が終了していること(18歳以上)、
(ⅲ)骨植の良い(すなわち、高度の歯周疾患を有していない)残存歯が20本以上あること、
(ⅳ)顎関節に異常がない、
(ⅴ)severeな小下顎症ではない、
(ⅵ)精神的に安定していること(神経質であったり、寝つきが悪いということがない)などが挙げられます。
装置の種類は、大きく分けて、下顎を前方に移動させるもの(あるいは、後方に落ち込まないようにするもの)と、
舌を前方に位置づけるものとがあります。
(cf: American Academy of Dental Sleep Medicine 〉
当院では下顎が後方に落ち込まないようにするものを作製しています。
スリープスプリント(口腔内装置)はCPAP治療と同様に、根本的な治療法ではありませんが、
就寝時に口の中に装置を装着するだけなので、手術と較べると負担が少ないことが特徴です。
さらに、コンパクトなので携帯が容易なことも大きなメリットです。
当院では、呼吸睡眠クリニックの専門医と連携して、閉塞型睡眠時無呼吸症候群ならびに
いびき症の治療に用いるスリープスプリント(口腔内装置)を作製しています。
健康保険適応のスリープスプリント(口腔内装置)
2004年より、スリープスプリント(口腔内装置)が健康保険適応になりました。
ただし、すべての方に健康保険が適応になるという訳ではなく、下記の3項目を満たしていることが
保険適応の条件です。
(1)睡眠検査(終夜睡眠ポリグラフ検査)を行うことが必要です。
終夜睡眠ポリグラフ検査は、当院(も含め歯科医院)では出来ません。睡眠呼吸クリニックなどの
適切な医療機関において検査をしていただきます。
(2)検査の結果、「睡眠時無呼吸症候群」と診断されることが必要です。
「いびき症」と診断された場合は、健康保険適応外ですので自費治療になります。
(3)歯科医師のみの判断では認められません。医師の治療依頼(紹介状)と検査結果を持参してご来院
ください。
スリープスプリント(口腔内装置)作製の手順
a)健康保険適応の患者さんの場合
(注:睡眠呼吸クリニックから紹介された保険適応の患者さんは、
装置作成後に継続して病態の再評価に受診していただく必要がありますが、
患者さんならびに睡眠呼吸クリニックともに、この点が理解されず、
十分な連携が確立されていないために、
現在、当院では治療をお引き受けしておりません。)
<1日目>(睡眠呼吸クリニックなどから「睡眠時無呼吸症候群」と診断され、治療依頼(紹介状)が有)
問診などのほか
口腔内検査
口腔内写真
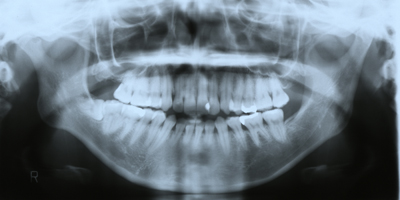
X線検査…パノラマX線写真で歯の本数やむし歯の有無、歯槽骨(歯を支えている骨)の吸収程度、
顎関節の状態などを調べます
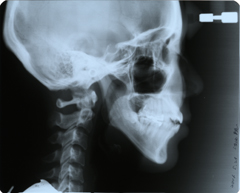
側方頭部X線規格写真では顔面骨格の形態計測をします。
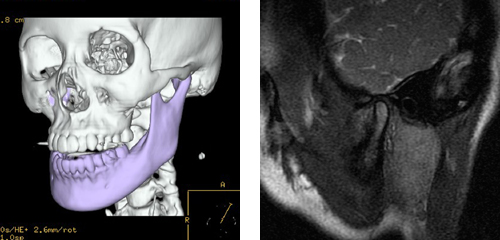
さらに、顎関節規格X線写真や顎関節MRI、頭部3D-CT撮影を追加する場合もあります
パノラマX線写真 側方頭部X線規格写真(セファロ)
顎関節規格X線写真

3D-CT 顎関節MRI
(顎変形症や顎関節症などの場合には放射線クリニックに撮影を依頼しています)
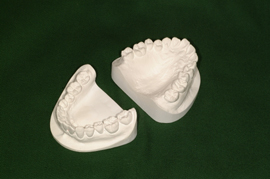
印象採得…診査用模型の歯型をとって、咬合状態や歯の傾斜の程度などを調べます
診断用模型
<2日目>
検査の結果、この装置の適応症と判断された場合には、装置作製のための印象採得(歯型をとります)
作業用模型
透明のプラスチック板を熱で軟らかくして歯牙模型上に圧接する
<3日目>
装置を口腔内に装着して、調整します。
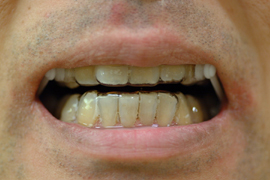
スリープスプリント(口腔内装置)
正面観 側面観
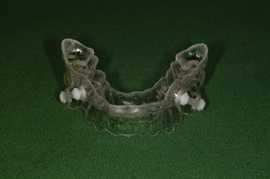 
*スリープスプリント(口腔内装置)の基本的な構造は、上顎と下顎それぞれの2つのプレートです。
写真のように、コネクター(白い部分)で繋いでいるものもあれば、
レジン(プラスティックのようなもの)で直接くっつけるものもあります。
いずれにしても、下顎が後方に落ち込まないようにすることが大切です。
口腔内装着時
正面観 側面観
正面観(開口) 側面観(開口)
<4日目>
適合具合のチェックと、治療効果を確認します
その後も、定期的に調整と管理が必要です。
装着直後は歯や顎関節の違和感が出たり、極端に口腔内が乾燥したり、
“よだれ”が出たりする場合があります。
このため、睡眠中に正しく装着されているかの確認も含めて、
比較的短期間のうちに幾度か、診査、調整、管理を行う必要があります。
また、装置を装着してから可及的早期に睡眠検査を行って無呼吸、低呼吸指数の変化を
評価して、効果が見られない場合には調整と再度の評価を行います。
再度の調整でも治療効果が見られない場合は、口腔内装置単独での治療を避け、
他の治療法への変更を考える必要があります。
いずれにしても、装置を装着してからは、少なくとも3か月に一度程度の診察により
口腔内装置が継続使用され治療効果が維持されているか、
さらに医科的あるいは歯科的合併症の有無を管理して調整する必要があります。
また、安定した効果が持続していると考えられても、
1年毎に睡眠検査により無呼吸、低呼吸を評価することが望ましいのです。
*就寝中のみの使用ですから壊れることは少ないと思われますが、
不注意により破損や紛失されますと,
作製後6か月未満の再作成は保険の適用外となりますのでご注意ください。
b)健康保険適応外の患者さんの場合
(保険診療を希望されない場合や、「睡眠時無呼吸症候群」とは診断されなかった「軽い低呼吸症」や
「いびき症」などの場合)
費用はすべて自費になります。
問診、眠気指数(ESS)テスト、諸検査から現在の状況を把握します。
また、症状によっては、医科の診察への希望をお尋ねします。
上記の保険適応の場合よりも早くスリープスプリント(口腔内装置)作製するように努めています。
口腔内装置の取り扱い・注意事項
(1) 口腔内装置に慣れるまで時間がかかると思いますが、装置に慣れるためにも
出来るだけ装着するようにしてください。
最初の1週間は朝までの装着は難しいかもしれませんが、
2週目からは出来るだけ朝まで装着するようにしてください。
(2) 起床時には歯が浮いたような感じがします。
通常、 5~10分位でそのような違和感は薄らいでいきますが、
違和感が治まらない場合や顎関節に痛みが生じた場合には、使用を中止して、
必ず当院に連絡を入れて指示を受けてください。
奥歯が噛み合わないような状態や顎関節の違和感が強い場合は、
朝食前に10回ほど奥歯で咬む訓練をすると症状が和らぎます。
(3) 今まで以上に歯磨きをしっかりしてください。
口腔内装置は歯を覆ってしまうので口の中が汚れたままで装着すると“むし歯”になり易くなります。
食事の後は必ず歯を磨いてから装着してください。
また、口腔内装置は、長期に使用していると義歯(入れ歯)と同じように磨耗、着色、
異臭がしたりしますので、専用の歯ブラシなどを使用して、きれいに洗ってください。
なお、洗浄する際は、熱湯は使用しないで下さい。
(4) 口腔内装置は長時間乾燥した状態で放置すると変形したり、脆くなったりします。
装着しない時は保存ケースの中で浸しておくか、湿ったガーゼなどで包んだ状態で
保存するようにしてください。
(5) 口腔内装置は細かな調整が必要ですので、来院の際には必ず持参してください。
ⅲ)顎矯正手術
かつてはGAHMS(Genioglossus Insertion)という術式によって、Symphysisの骨を長方形に刳り貫いて→
前方に引き抜き→90度回転させて→固定して、オトガイ棘に付着した舌筋群を前方に引き出すことが
行われていました。
しかし、その後、Mortised genioplastyというオトガイに付着する舌筋群をオトガイごと前方に移動させる
術式が行われるようになりました。
さらに、下顎骨のみが小さくて後方にある場合には下顎骨前方移動術が、上顎も後退しているような場合
には上下顎前方移動術が行われています。これらの手術術式は顎変形症の治療として確立しており、
たくさんの治療経験の蓄積があります。
当院は、この顎変形症に関する多くの治療実績と研究業績を有しています。
また近年では、呼吸障害を伴うsevereな顎顔面の変形を有するような疾患に対して顎骨延長術が
選択肢の一つに考えられるようになりつつあります。
ⅳ)耳鼻咽喉科的治療と手術
鼻閉により無呼吸は悪化しますから、耳鼻科で鼻疾患(アレルギー性鼻炎、 蓄膿、鼻茸、下鼻甲介肥大、
鼻中隔湾曲など)についての診察を受け、適切な治療を受けることが大切です。
また、子どもが睡眠時無呼吸症候群になる原因は、アデノイド(のどの奥にあるリンパ線)や扁桃肥大
(扁桃腺が気道を塞いでいる)のケースが多く、外科的な手術が治療の第一選択となります。
成人の場合でも、肥満でもないのにアデノイドや扁桃肥大など気道閉塞の原因が明らかなケースでは、
扁桃摘出術やレーザーによる口蓋垂軟口蓋形成術(LAUP: Laser assisted Uvulo-palatoplasty)、
口蓋垂軟口蓋咽頭形成術(UPPP: Uvulo-palato -pharyngoplasty)が行われることがあります。
* 口蓋垂軟口蓋形成術(LAUP: Laser assisted Uvulo-palatoplasty)
主にいびき症に対する外科的治療の一つで、レーザーによって口蓋垂の下半分を蒸散し、
上咽頭腔を拡大する手術術式
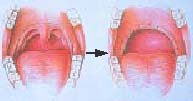
* 口蓋垂軟口蓋咽頭形成術(UPPP: Uvulo-palato pharyngoplasty)
両側口蓋扁桃を摘出後、扁桃の前後に存在する口蓋弓、口蓋垂を切除し、
その後、前後の口蓋弓、切除された口蓋垂の表裏を縫合し、中咽頭を拡大する手術術式
口蓋垂軟口蓋咽頭形成術(UPPP)
ⅴ)減量
肥満は、睡眠時無呼吸症候群の患者の 7~ 8割に見られ、減量(ダイエット)が有効な治療となります。
肥満者では上気道周囲の脂肪により上気道が狭められているため、無呼吸が起こり易くなっています。
減量によって脂肪が減ると上気道が拡がり、無呼吸は起こりにくくなります。
肥満は長年の食生活の偏りと運動不足に起因することが多いため、管理栄養士などによる食事指導と
日常の運動量(ウォーキングなど)を増やすことが減量に繋がります。
適正な体重の設定には、“Body Mass Index(BMI):体重(kg)/身長(m)の2乗”を用いると良いでしょう。
これは日本肥満学会が提唱しているもので、26.4以上は肥満と判断されます。
ⅵ)生活習慣の改善指導(減量、節酒など)
無呼吸の誘因(睡眠中の空気の通り道を開く筋肉を弛緩させる)となる飲酒、睡眠剤を控える。
また、喫煙は、のどの粘膜に炎症を起こし、鼻閉を悪化させる可能性があるので禁煙を心掛けましょう。
ⅶ)傾斜マクラ
睡眠中の体位の工夫は有効です。
軽症の睡眠時無呼吸症候群ではうつ伏せ、または横向けで寝ることが有効な場合があります。
|





















